
– Det har vært mange tilfeller med utbrudd av nye sykdommer, som ebola og SARS – og det kommer vi også til å oppleve i fremtiden. Verdens helseorganisasjon hjelper oss med å forberede oss på dette ved å lage en liste over de mest sannsynlige utbruddene som kommer. Koronaviruset stod ikke på denne listen, fordi det var et helt ukjent virus for oss mennesker, forteller Inge Johansen, farmasøyt og seniorrådgiver i LMI.
Et helt nytt virus
Koronavirus er en stor gruppe virus, som i de fleste tilfeller gir milde forkjølelsessymptomer. Men noen typer koronavirus kan gi mer alvorlig sykdom, som SARS og MERS. Disse to sykdommene ble oppdaget i henholdsvis Kina 2003 og Saudi Arabia i 2012. Koronaviruset SARS-COV-2 ble oppdaget i Kina i 2019, og smitten kom opprinnelig fra flaggermus. Sykdommen man utvikler av SARS-COV-2 kalles COVID-19.
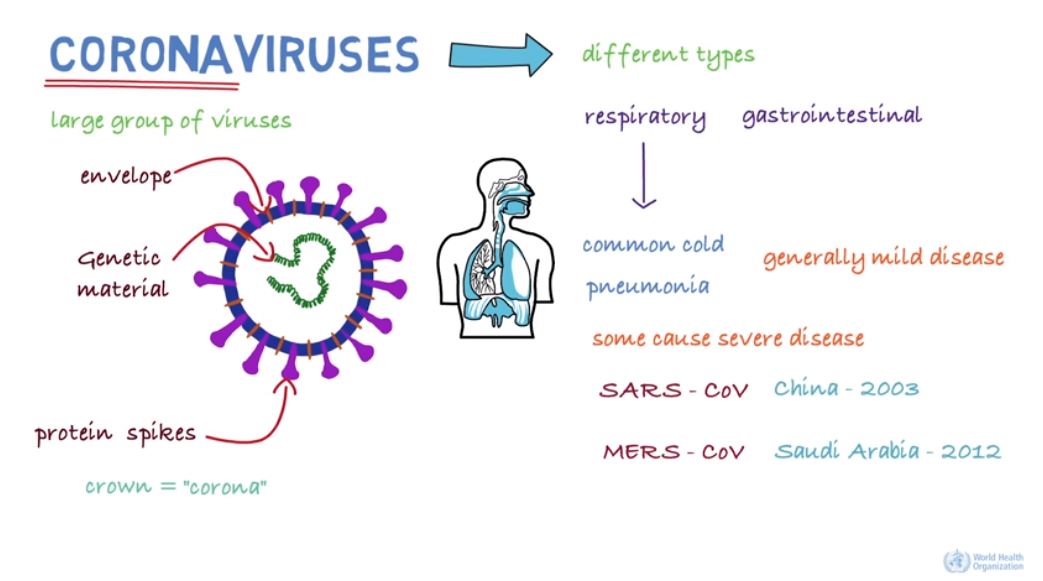
Man var klar over at viruset finnes hos flaggermus, men har aldri sett at det har infisert noen mennesker tidligere. Det var trolig på et marked i Kina at viruset hoppet fra flaggermus til menneske, og spredde seg videre til andre mennesker. Vi kjenner nå viruset som SARS-Cov-2, på follkemunne kalt koronavirus, og gir sykdommen Covid-19.
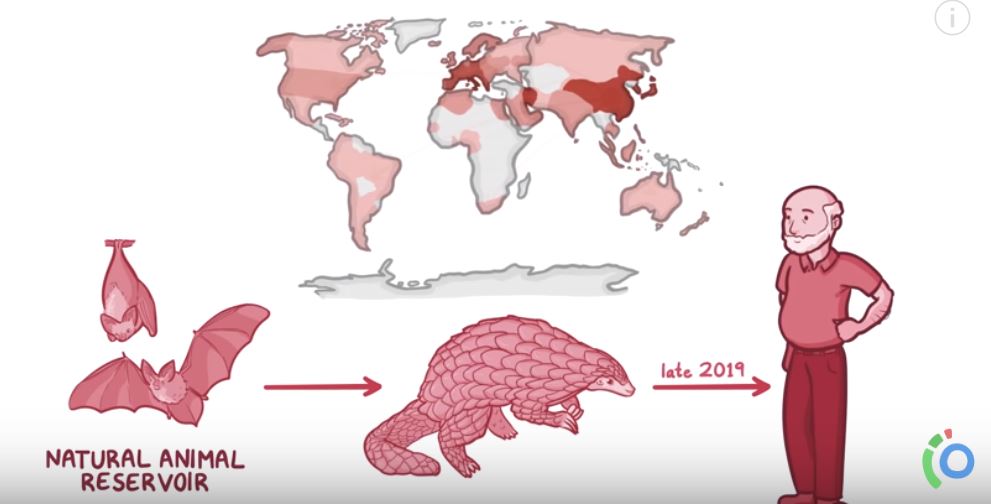
– Fordi akkurat dette viruset er ukjent for oss mennesker er det ingen som har opparbeidet seg immunitet mot det. Og ingen forskere har heller kunnet utvikle vaksine mot viruset. Utvikling av legemidler og vaksiner tar vanligvis mange år for et legemiddelfirma å utføre, sier Johansen
En koalisjon for å forberede verden på epidemier
Under et møte i World Economic Forum i 2017 ble det lansert en koallisjon som skal forberede verden på kommende epidemier; Coallition for Epidemic Preparedness Innovations (CEPI). CEPI
har hovedkontor i Oslo, og koordinerer og finansierer verdens innsats mot ulike sykdommer. Verdens helseorganisasjon (WHO) publiserer en liste over hvilke sykdommer som mest sannsynlig kan bli den neste epidemien i verden, og CEPI jobber ut fra denne listen. Koronaviurset, som jo var et ukjent virus for noen måneder siden, stod selvfølgelig ikke på listen, og ingen forskningsinnsats var derfor rettet mot SARS-Cov-2. Men CEPI som et koordinerende organ var jo allerede etablert og stod klar og kunne raskt finansiere og koordinere innsats mot dette utbruddet. De slipper å starte helt fra scrath, men bygger videre på vaksineplattformene de allerede støtter.
– Forskning, utvikling og masseproduksjon av en ny vaksine er en stor og omfattende aktivitet. Dette har blitt satt i gang på rekordtid, og mye koordineres gjennom CEPI. Store og små legemiddelfirmaer, forskningsinstitutter og akademiske miljø jobber sammen i et offentlig-privat samarbeid for å raskest utvikle den nødvendige vaksinen, sier Johansen.
Vaksiner på vei
Det er minst 35 potensielle koronavirusvaksiner under utvikling, ifølge vaksinealliansen GAVI. Men trolig vil det ta minst ett år før den første blir tilgjengelig. Likevel er dette rekordraskt. Vanligvis tar det 8-18 år å utvikle en ny vaksine, og det tar i gjennomsnitt to år å produsere en vaksine. Årsaken til at det kan gå så raskt nå er at hele verden jobber sammen om dette. Av våre medlemmer jobber blant andre GSK, Johnson&Johnson og Sanofi med å utvikle vaksiner mot det nye koronaviruset. Legemiddelindustrien er i tillegg engasjert i, og støtter, ulike samarbeidsprosjekter som har som mål å raskt utvikle behandling av og diagnostikk for koronaviruset.
Legemidler må være trygge å ta i bruk
– For å kunne ta i bruk legemidler og vaksiner i utstrakt bruk må de dokumenteres å være av god kvalitet og de må være effektive og trygge å bruke. Bivirkningene ved bruk av legemidlene må stå i forhold til effekten av dem. Vi sier at nytte/risiko-balansen må være positiv, og denne balansen må dokumenteres gjennom kliniske studier – altså utprøvende behandling på mennesker. Dette kan ikke baseres på antakelser eller fra observasjoner av at enkelte pasienter har hatt effekt av behandlingen. Risikoen ved å ta i bruk en vaksine eller et legemiddel kun på antakelser vil kunne ha alvorlige konsekvenser for mange pasienter. Derfor er det viktig at man følger hele utviklingsløpet og ikke tar noen uheldige snarveier, forteller Johansen.
Det finnes allerede legemidler som kanskje har effekt mot COVID-19. Dette er godkjente legemidler som er dokumentert å være av god kvalitet, men som er godkjent til bruk mot andre sykdommer som for eksempel hiv eller ebola. Siden disse legemidlene allerede er godkjent mangler de «kun» kliniske studier for å dokumentere sikkerhet og effekt mot Covid-19. Disse legemidlene har derfor et forsprang i utviklingsløpet og de kliniske studiene er allerede underveis.
– Det jobbes også iherdig på andre molekyler som kan ha effekt mot viruset, og hvor det gjenstår mye mer arbeid. Selv om det er mer utvikling som gjenstår for disse ikke-godkjente legemidlene, er det viktig at det satses på disse også. Tenk om de som ligger foran i løypa skulle vises seg å ikke ha den effekten vi håper på. Derfor jobber forskere iherdig med mange prosjekter samtidig, for å finne ny vaksine og for å teste den ut på mennesker, og for å finne nye molekyler og prøve dem ut i kliniske studier. Hele denne lange og omfattende prosessen gjøres for at legemidler og vaksiner skal være trygge for oss alle. Noe annet kunne vi ikke ha akseptert, sier Inge Johansen.
Se videoer om koronaviruset: